互动课堂
舒巴坦为何越来越受到临床专家的重用?
来源 : 发布日期 : 2022-11-21 08:54:45
临床细菌耐药性的产生与传播,使感染性疾病治疗面临巨大的挑战。目前上广泛临床在用的抗菌药物大多数还是20世纪发现的抗生素或其衍生物,长期的选择压力导致了细菌对过去很多经典抗菌药物产生了多种耐药机制,如头孢曲松、头孢噻肟、哌拉西林等,即便曾经被称为“最后一 道防线”的碳青霉烯类药物也未能幸免。
通过近年数据来看, 我国临床分离产ESBLs的肠杆菌科细菌均有较高耐药率,总体趋势有向好转变,针对肠杆菌科细菌感染,国内专家其中推荐使用含有舒巴坦复方制剂,如头孢曲松舒巴坦、头孢哌酮舒巴坦、头孢噻肟舒巴坦、哌拉西林舒巴坦,这些不同类型复方抗耐药制剂中都有舒巴坦的身影,舒巴坦到底有何德何能,越来越受到临床专家如此重用?
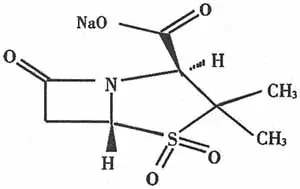
首先,是它的作用特点。舒巴坦是1978年发现的青霉烷砜类半合成β-内酰胺酶抑制剂,为不可逆的竞争性β-内酰胺酶抑制剂,通过对革兰阳性及阴性菌(除绿脓杆菌外)所产生的β-内酰胺酶均有抑制作用,与酶发生不可逆的反应后使酶失活,抑制剂清除后也不能使酶的活性得到恢复。在此种情况下,酶抑制作用于酶的过程中本身不可避免地遭到破坏,亦称自杀性抑制剂;由于抑制酶作用随着时间的延长而增强,所以也称进行性抑制剂,舒巴坦和克拉维酸皆属此类。不可逆性竞争型β-内酰胺酶抑制剂,可抑制β-内酰胺酶Ⅱ、Ⅲ、Ⅳ、Ⅴ等型酶(对Ⅰ型酶无效)对青霉素、头孢菌素类的破坏;与其它药物联合应用可相应使葡萄球菌、卡他球菌、奈瑟球菌、嗜血杆菌、大肠杆菌、克雷白杆菌、部分变形杆菌以及拟杆菌等微生物对内酰胺类最低抑菌浓度(MIC) 下降而增效,并可使产酶菌株对内酰胺类恢复敏感;而单独应用还可对奈瑟球菌(淋球菌、脑膜炎球菌)有抗菌作用。
其次是它的药理学特征。舒巴坦口服后吸收不好,30分钟静脉滴注舒巴坦0.5和1.0g,血药峰浓度分别为20和43μg/ml。T1/2为1小时。静脉给药后舒巴坦可在各组织体液中检出,包括女性生殖器官、肠粘膜、腹腔液、组织间液等。细菌性脑膜炎患者静脉给舒巴坦1g,l~4小时后脑脊液中舒巴坦为0.5~12μg/ml。舒巴坦可透过胎盘到达胎儿,乳汁中亦可检出舒巴坦。舒巴坦主要自尿中排出,注射给药后6小时,约70%的原形药经肾排出,24小时尿中排出量为给药量的85%。
第三是它能解决医院耐药重大关切。“多重耐药鲍曼不动杆菌(MDR-AB)”、“泛耐药鲍曼不动杆菌(PDR-AB)”和“耐碳青霉烯类鲍曼不动杆菌”(CRAB)是院内感染中三种常见的致病菌,都具有极强的耐药性,对ICU等病房的患者威胁很大,它们引起感染的治疗一直是很棘手的问题。 但值得注意的是,以上三种细菌在试验中常常对头孢曲松/舒巴坦、哌拉西林/舒巴坦、头孢噻肟/舒巴坦等含有舒巴坦的制剂敏感,而单用头孢曲松、哌拉西林、头孢噻肟等药物时,耐药率往往高达80%以上甚至90%以上,因此,有人认为以上复方制剂等对这些细菌的独特杀菌作用,实质上可能来自于舒巴坦。研究发现,舒巴坦除了可以抑制鲍曼不动杆菌所产的β-内酰胺酶的活性外,还可以与鲍曼不动杆菌的PBPs 2a结合,从而体现其对鲍曼不动杆菌的独特杀菌作用。舒巴坦给治疗MDR-AB、PDR-AB、CRAB等的感染提供了一条新的途径。